O tym, czemu pacjenci nie przestrzegają zaleceń terapeutycznych, jakie są tego konsekwencje i co można zmienić, aby poprawić tę sytuację, rozmawiamy z prof. dr hab. n. med. Przemysławem Kardasem, Kierownikiem Centrum Badań nad Przestrzeganiem Zaleceń Terapeutycznych Uniwersytetu Medycznego w Łodzi.
Brak adherencji – jak duży to problem?
W kontekście zalecanej terapii adherencja oznacza współpracę pomiędzy pacjentem a lekarzem, gdzie obu stronom zależy na osiągnięciu zdrowia pacjenta. I wszystko byłoby super, gdyby nie fakt, że nieprzyjmowanie przez pacjentów leków zgodnie z zaleceniami jest niestety dość powszechne, żeby nie powiedzieć: staje się plagą.
Według danych Światowej Organizacji Zdrowia (WHO), jedynie 50 proc. pacjentów z chorobami przewlekłymi w krajach rozwiniętych przestrzega zaleceń. W krajach rozwijających się wskaźniki te są jeszcze niższe i maleją wraz ze wzrostem obciążenia chorobami przewlekłymi na całym świecie (1).
W Europie z powodu nieprzestrzegania zaleceń w umiera przedwcześnie 200 tys. osób rocznie, a straty gospodarcze szacuje się na 125 mld EUR. I są to koszty zarówno bezpośrednie, czyli m.in. powikłań, hospitalizacji i opieki długoterminowej, jak również pośrednie, związane np. z nieobecnością w pracy czy przedwczesną śmiertelnością (2).
Prof. dr hab. n. med. Przemysław Kardas mówi:
Farmakoterapia to najskuteczniejsza metoda leczenia przewlekłych, długotrwałych chorób. I jednym z podstawowych warunków jej sukcesu jest przyjmowanie leków zgodnie z wytycznymi. Z tym, co zostało opracowane jako najlepszy sposób terapii konkretnej choroby, a co jest potem uzgadniane pomiędzy lekarzem zalecającym tę terapię a pacjentem. Pacjent chce mieć lepsze zdrowie, więc powinien przyjmować leki zgodnie z otrzymanymi wskazówkami, ale okazuje się, że w rzeczywistości tego nie robi.

Społeczne i systemowe konsekwencje niestosowania się do zaleceń
Ekspert podkreśla, że pacjenci ogromnie na tym tracą. Tracą przede wszystkim lata życia, bo takie są potencjalne skutki braku systematycznego leczenia, szczególnie w przypadku chorób sercowo-naczyniowych czy cukrzycy. Konsekwencją na dalszym etapie są zgony, Polacy umierają przede wszystkim na choroby sercowo-naczyniowe, które są relatywnie proste do leczenia. Natomiast ten element powodzenia terapii ciąży na pacjencie, jego leczeniu w warunkach domowych.
Prof. Przemysła Kardas podkreśla:
Brak adherencji to także gigantyczne straty finansowe dla systemu opieki zdrowotnej. Kiedy oceniałem to po raz pierwszy wiele lat temu, adekwatną kwotą było 6,5 miliarda zł, odpowiadające wówczas 10 proc. budżetu Narodowego Funduszu Zdrowia. W 2026 roku należy tę kwotę powiększyć do 24 miliardów złotych. Kiedy dodamy do tego fakt, że osoby, które się nie leczą, stają się inwalidami, są niezdolne do pracy, to te następstwa są również po stronie ZUS-u, ubezpieczycieli, po stronie całego społeczeństwa.
Lęk często bywa powodem niestosowania leków przez pacjentów
Nad przyczynami niestosowania się do zaleceń terapeutycznych specjaliści zastanawiają się od dawna, kolejne lata przynoszą nowe odpowiedzi. Dlatego nie wystarczają już proste stwierdzenia typu: nie da się tego wytłumaczyć, zachowanie chorego jest po prostu nielogiczne. Prof. Kardas wyjaśnia:
Postępowanie pacjentów kieruje się zupełnie inną logiką. Istnieją modele psychologiczne, które pokazują, że kiedy pacjent dostaje informacje o chorobie, o której nigdy nie słyszał i która w konsekwencji wymaga dożywotniej terapii, to on sam zaczyna rozważać wszystkie za i przeciw. Dokłada do tych informacji swój aparat pojęciowy, doświadczenia, przekonania i wreszcie obawy, często całkowicie uzasadnione.
Ekspert dodaje, że jednym z powodów może być obawa przed działaniami niepożądanymi, bo nawet jeśli lekarz zapewnia nas, że będzie dobrze, nie każdy lek w pełni się sprawdza u każdego pacjenta. Tej sytuacji nie poprawiają informacje dotyczące działań niepożądanych zawarte w ulotkach leków. Nawet jeśli mówią o występowaniu zdarzenia u jednej osoby na 100 tysięcy, możemy wyobrażać sobie, że to właśnie na nas „padnie”.

I występuje to nawet, gdy mówimy o popularnych sytuacjach terapeutycznych, np. nadciśnieniu, gdzie działania niepożądane należą do rzadkości. Tu teoretycznie nie ma żadnych problemów, natomiast lęki zostają. To potrafi skutecznie pacjenta zamrozić i zdemotywować. Mniejsze znaczenie ma wtedy fakt, że mamy nowoczesne leki i będą one indywidualnie dobrane do pacjenta. Jak przypomina profesor:
Indywidualizacja leczenia to nie jest wymysł ostatnich dwóch miesięcy, ani nawet lat. Medycyna zawsze jest indywidualizowana. Lekarz, wybierając terapię dla pacjenta, za każdym razem wykonuje rozsądny, najlepszy z możliwych w danym momencie rachunek zysków i strat.
Skala problemu w neurologii i psychiatrii
Jak było już wspomniane, globalnie jedynie 50 proc. pacjentów z chorobami przewlekłymi przestrzega zaleceń. A jak wygląda to w psychiatrii i neurologii? W tych dziedzinach wskaźnik adherencji jest często jeszcze niższy, a to niesie ze sobą poważne konsekwencje zdrowotne dla pacjentów i finansowe dla systemu.
Liczne badania wskazały, że np. przypadku depresji, brak stosowania się chorego do zaleceń lekarskich oscyluje pomiędzy 60 a 75 proc. (1). Dane dla schizofrenii mówią o wzroście w latach 2020 – 2022 liczby hospitalizacji z 37,6 tys. do 39,5 tys. pacjentów (3).
Dane zaś ZUS wskazują, że w 2023 roku wzrosła liczba dni absencji z powodu epizodów depresyjnych i zaburzeń zachowania, co w powiązaniu ze zwiększeniem kosztów pracy oznacza, że straty dla gospodarki wyniosły 2,8 mld zł. Czyli 27,7 proc. więcej niż w 2022 i o 44 proc. więcej w porównaniu do roku 2021 (4).

Nieprzestrzeganie zaleceń w padaczce, według przeglądu fachowej literatury medycznej, dotyczy pomiędzy 26 a 79 proc. pacjentów (5). Wiąże się z 39 proc. wzrostem liczby hospitalizacji, 76 proc. wzrostem liczby dni hospitalizacji i 19 proc. zwiększeniem liczby przyjęć na Szpitalne Oddziały Ratunkowe. Co więcej, w tej chorobie brak ciągłości terapii powoduje 3-krotnie wyższe ryzyko zgonu (6).
Stosowanie farmakoterapii przez pacjentów z epilepsją
Dane w tej kwestii uzyskała Fundacja Epi-Bohater, utworzona w celu zapobiegania wykluczeniu społecznemu osób chorujących na padaczkę. Ponad 200 chorym na epilepsję pacjentom poprzez anonimową ankietę internetową zadano pytania związane m.in. ze stosowaniem się do zaleceń lekarskich i ciągłością farmakoterapii (7). Co odpowiedzieli?
Z ankiety wynika, że pacjenci mają wiedzę na temat tego, że leki przeciwpadaczkowe są potrzebne i przynoszą im korzyści w postaci zmniejszenia ryzyka napadów (89 proc.) i stosują je, choć u ponad 70 proc. chorych zdarza się pogorszenie samopoczucia po zastosowaniu.
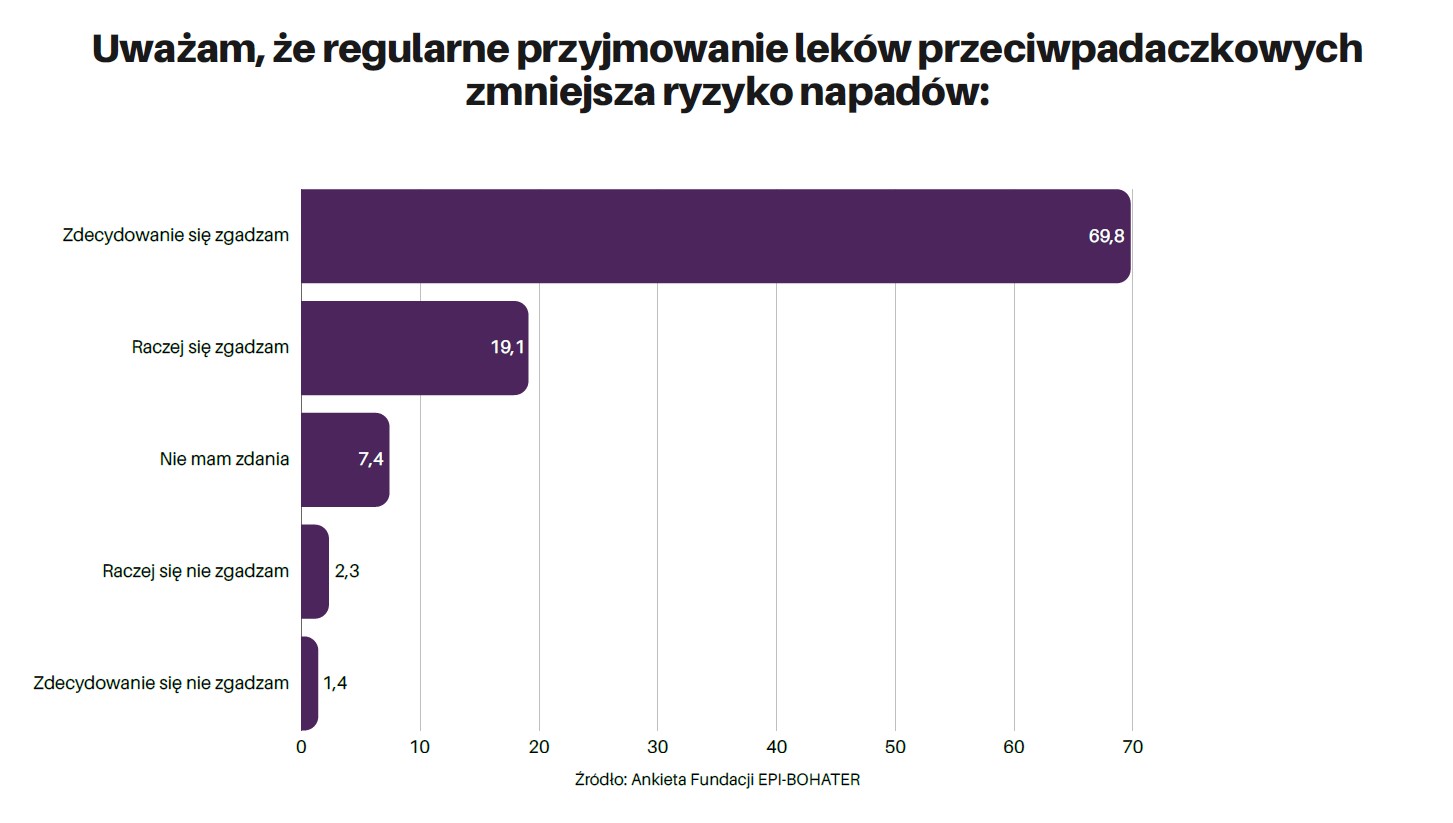
Ponad 93 proc. respondentów deklaruje kontynuację leczenia nawet, gdy poczują się dobrze, a ponad 95 proc. także wtedy, gdy odczuwają działania niepożądane. To pozytywny wskaźnik, bo jak zaznacza Prof. Kardas, w przypadku tej grupy leków rzeczywiście znacznie częściej niż w np. leków sercowo-naczyniowych mamy do czynienia z jakimś potencjałem działań niepożądanych. Specjalista wyjaśnia:
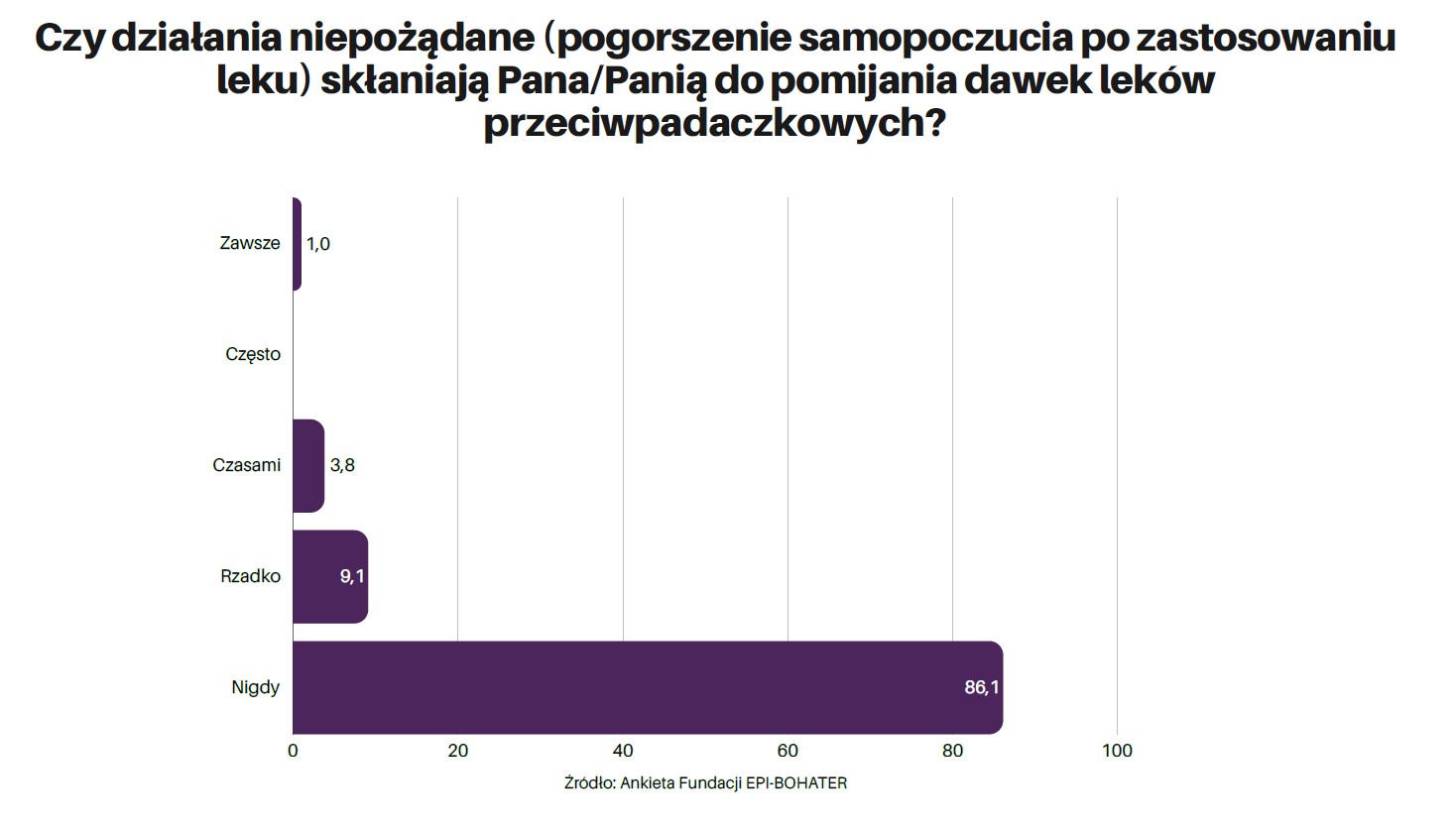
Pacjent musi ocenić: co mam do stracenia, co mam do zyskania. Działania niepożądane mogą się pojawiać, ale jednocześnie zabezpiecza mnie to od strony ważnej życiowo. I na co dzień ten rachunek przeważa na stronę brania leków. Ale może się zdarzyć, że np. pacjent ma ważny egzamin albo randkę i chce być bardziej skoncentrowany lub błyskotliwy i wtedy pominie dawkę. Stąd mnie nie do końca przekonuje tak wysoki odsetek pacjentów (60 proc.), którzy odpowiadają, że nie przyjęli leku, bo zapomnieli, uważam, że zrobili to świadomie z innego powodu. Choć oczywiście część z nich faktycznie zapomniała i w tej sytuacji rozsądnie byłoby stosować jakikolwiek mechanizm przypominający, np. bezpłatną aplikację w telefonie komórkowym. A ponad 50 proc. pacjentów wciąż tego nie robi.
Ekspert zwraca uwagę, że inaczej wygląda sytuacja stosowania leczenia w chorobach psychicznych, gdzie pacjenci nie akceptują rozpoznania, nie chcą pogodzić się z tym, że mechanizm, z którym się nierozerwanie identyfikują, czyli jaźń, w jakiś sposób zaczyna szwankować. Stąd częściej objawy chorobowe przypisują lekom, wcześniej przerywają leczenie, co prowadzi do spadku odsetka pacjentów, którzy leczą się skutecznie. Szybciej też odstawiają leki w sytuacji, w której lepiej się poczują.
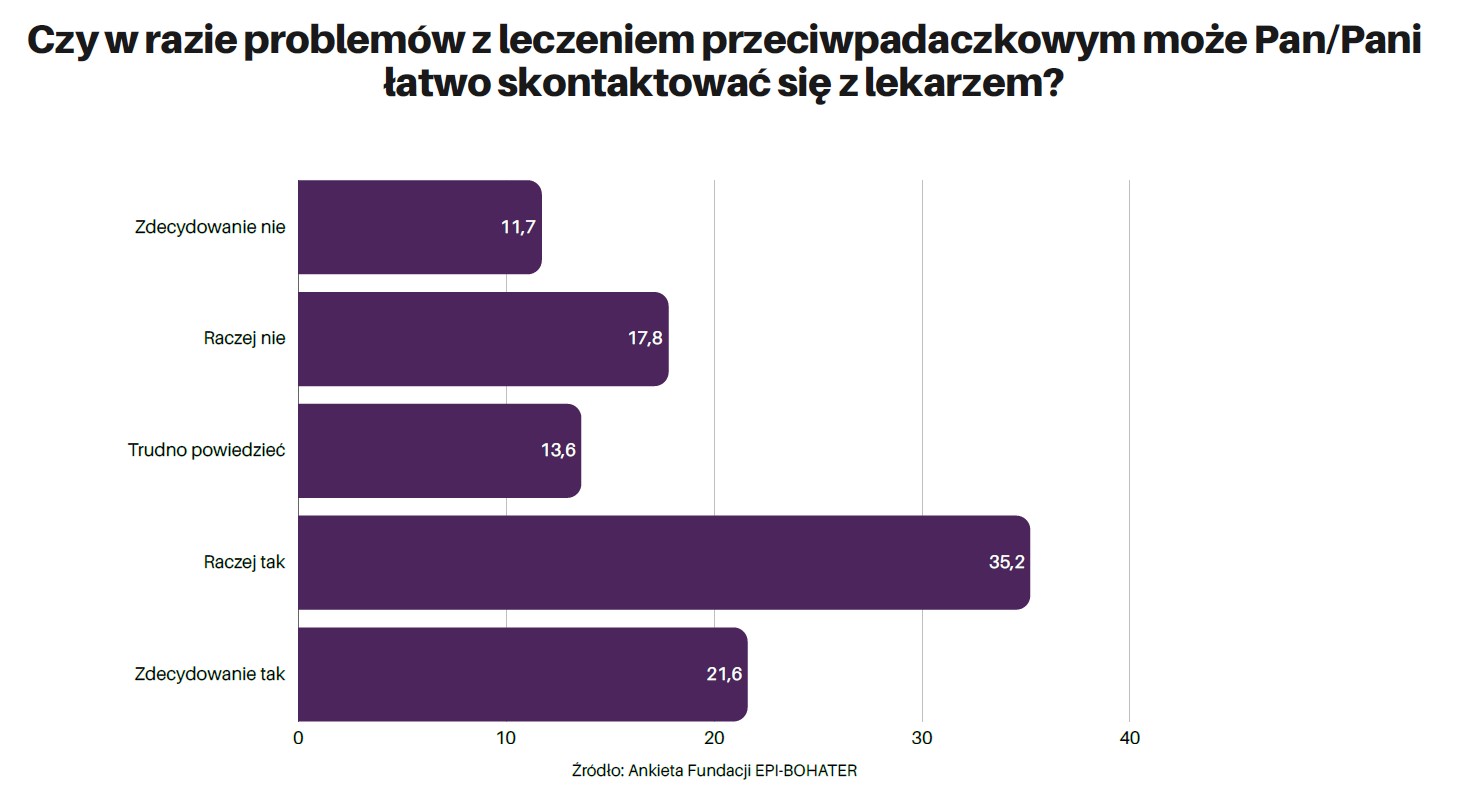
Jak wynika z badań Fundacji, niemal 1/3 pacjentów nie wie, co należy zrobić, kiedy pominą dawkę leku i nie ma możliwości skontaktowania się w czasie rzeczywistym z lekarzem w przypadku problemów z leczeniem przeciwpadaczkowym. Szczęśliwie nikły jest procent osób, które nie rozumieją dawkowania leków (7).
Prof. Przemysław Kardas mówi:
W tej sytuacji trzeba poszukać sojuszników, którzy będą łatwiej dostępni i obecnie jednym z takich sojuszników są farmaceuci. Mają ogromną wiedzę i dostęp do bazy naszych recept, mogą podejrzeć, jaki lek powinien być przyjmowany i podpowiedzieć pacjentowi jak w praktyce realizować leczenie. Do nich również można zwrócić się w przypadku, gdy zabraknie leków, bo pacjent nie zadbał odpowiednio wcześniej o kontynuację leczenia (deklaracja 10 proc. respondentów). Istnieje procedura recepty farmaceutycznej, to pozwala zabezpieczyć ciągłość leczenia. Farmaceuta wesprze pacjenta również, gdy brakuje leku w aptece, bo może zaproponować odpowiednik, z tą samą substancją aktywną i podobną odpłatnością.
Aby podnosić świadomość znaczenia ścisłego przestrzegania zaleceń terapeutycznych w procesie leczenia, szczególnie w chorobach przewlekłych, w 2025 r. ustanowiono Światowy Dzień Adherencji, obchodzony 27 marca. Dzień ten promuje współpracę między pacjentem a lekarzem, podkreślając, że w dużej mierze od tego zależy powodzenie terapii.
Prof. Kardas podsumowuje:
Aktualnie w Polsce żyjemy przynajmniej do osiemdziesiątego roku życia, co stwarza w sposób nieuchronny nową sytuację długotrwałego leczenia chorób przewlekłych, często skąpo czy bezobjawowych, gdzie leczenie sprowadza do tego, „żeby pacjentowi się nie pogorszyło”. Ale to na pacjentów spadają potem trudy realizacji terapii – to oni muszą odbywać regularne wizyty lekarskie, kupować leki i systematycznie je przyjmować. Dobrze zatem, że jest taki dzień, który podkreśla, że wymagają oni wsparcia nie tylko raz, ale stale, bo przed nimi długie lata, często z momentami zwątpienia. Światowy Dzień Przestrzegania Zaleceń Terapeutycznych przyczynia się do tego, że to do niedawna kompletnie nieznane zjawisko staje się medialne i szeroko dyskutowane.
Na podstawie:
- Adherence to Long-Term Therapies: Evidence for Action, WHO Geneva 2003.
- Health at a Glance: Europe 2018: State of Health in the EU Cycle, OECD Publishing, Paris.
- Hospitalizacje z powodu schizofrenii, https://dane.gov.pl/pl/dataset/4349,wykaz-swiadczeniodawcow-na-terenie-polski-realizuj/resource/58918/table, data dostępu: 24.03.2026 r.
- Raport pt. „Depresja wciąż mocno dotyka Polaków. Ile to kosztuje gospodarkę?” UCE Research, https://uce-pl.com/news/polacy-skarza-sie-na-zmeczenie-i-brak-energii-pracodawcy-po-cichu-licza-straty, data dostępu: 24.03.2026 r.
- Malek N., Heath C. A., Greene J. A review of medication adherence in people with epilepsy. Acta Neurol Scand. 2017 May;135(5):507-515, https://pubmed.ncbi.nlm.nih.gov/27781263, data dostępu: 24.03.2026 r.
- Faught E., Duh M. S., Weiner J. R., Guérin A., Cunnington M. C. Nonadherence to antiepileptic drugs and increased mortality: findings from the RANSOM Study. Neurology. 2008 Nov 11;71(20):1572-8.
- Badanie przeprowadzone przez Fundację Epi-Bohater metodą CAWI na grupie 215 osób chorujących na epilepsję, w dniach 12-15 marca 2026 r. Data on file.
Materiał promocyjny we współpracy z


